Причины возникновения хронического панкреатита (этиология)
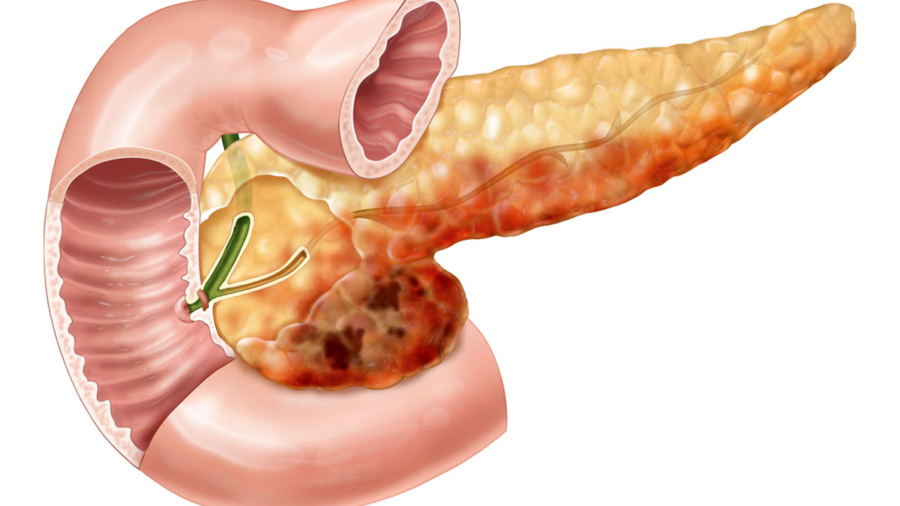
Хронический панкреатит (от лат. Chronic pancreatitis) представляет собой воспалительный процесс в тканях поджелудочной железы. Течение заболевания носит прогрессирующий характер. При устранении причин, вызвавших патологические воспалительные процессы в поджелудочной железе, происходит замещение органа тканью, которая в недостаточной степени выполняет свои функции.
Хронический панкреатит чаще всего возникает у лиц женского пола в возрасте от тридцати до семидесяти лет. Факторов развития болезни несколько, основными считаются перенесение острой формы панкреатита, желчнокаменная болезнь, злоупотребление алкогольными напитками и погрешности в питании. Самый высокий процент заболеваемости хроническим панкреатитом наблюдается у лиц злоупотребляющих алкоголем и достигает он довольно высоких показателей, от 25 и до 60 %. Алкогольным панкреатитом страдают в основном мужчины. Хронический панкреатит, который развивается на фоне недугов желчного пузыря, встречается у 25-40 % пациентов, чаще заболевают женщины.
- Заболевания кишечника, в частности болезни двенадцатипёрстной кишки (дуоденит)
- Травмы
- Прием лекарственных средств, которые имеют в своём составе токсичные вещества
- Инфекции
- Вирусные гепатиты, вирус паротита (в народе «Свинка»)
- Повышенное содержание холестерина и жира в крови
- Сахарный диабет при дефиците в пищевом рационе пищи богатой белком и витаминами
- Гельминтоз (некоторые виды гельминтов вызывают панкреатит поджелудочной железы)
- Интоксикации опасными для жизни веществами (свинец, ртуть, мышьяк, фосфор)
- Наследственные факторы
Как возникает и развивается хронический панкреатит (патогенез)
Патогенез заболевания заключается в преждевременной активации в тканях поджелудочной железы трипсиногена, который превращается в трипсин. Происходит это независимо от этиологических факторов. Трипсин активируется как внутри клеток больного органа, так и в протоках. Результатом превращения трипсиногена в трипсин становятся аутолизные изменения в тканях поджелудочной железы. Если разбирать причины болезни, то можно проследить некоторые особенности в развитии хронического панкреатита.
При этом заболевании, если оно связано с нарушениями оттока желчи (так называемый билиарный панкреатит) происходит активизация трипсиногена в ходе непосредственного вброса желчи в протоки. В билиарной системе организма происходит повышение давления, выброс дуоденального содержимого желчи (рефлюкс) происходит именно по этой причине. Также трипсиноген активизируется в ходе изменений дуоденального сосочка, сфинктера Одди и дуоденального стаза. Происходит замещение нормальной здоровой ткани фиброзной. При исследовании поражённого органа видно фиброзные участки. Как правило, они развиваются без камней и кальцификатов. Именно из-за фиброза существенно сокращается площадь участков поджелудочный железы, которые отвечают за эндокринную секрецию.
Если рассматривать случаи алкогольного панкреатита, то там происходят несколько иные патологические процессы. Алкогольные напитки стимулируют секрецию сока поджелудочной железы. Он богат белками, но содержит в себе мало бикарбоната. Из-за этого образуются белковые гранулы, сначала в небольших, а затем и в более крупных протоках поджелудочной железы. Происходит выпадение преципитатов. Образуется осадок, который похож на пробки. Эти пробки словно бетон кальцифицируют панкреатические протоки. Чем опасен этот процесс? Происходит обструкция панкреатических протоков, активизируются специальные ферменты, и начинается аутолиз в тканях поджелудочной железы. В итоге формируются кисты ретенционного характера и псевдокисты. Чаще всего хронический панкреатит протекает с образованием кальцификатов, а также и с фиброзом тканей поражённого органа. По статистике кальцификация возникает при алкогольном панкреатите хронического характера. Недостаток кальция (литостатина-PSP) приводит к деструктуризации панкреатического сока, что способствует кальцификации ткани в органе. Нехватка литостатина ведёт к денатурации белка в организме. Происходит выпадения бикарбоната кальция. Если брать врожденный или родственный патогенез заболевания, то в основе данных процессов в организме лежит одна из малоизученных точечных мутаций. В сто тридцать второй молекуле трипсиногена заменяется лейцин на валин. Мутация изменяет порядок инактивации трипсина в ацинусах.
Клиническая картина и симптоматика хронического панкреатита
Хронический панкреатит характеризуется определённой симптоматикой. Пациенты часто жалуются на весьма болезненные ощущения, которые проявляются в виде приступа. Иногда боль имеет постоянный характер, усиливается в ночное время. Боль возникает под ложечкой либо в верхней половине живота. Носит опоясывающий характер, отдаёт в левое плечо, лопатку, шею, под рёбра, в подвздошную кость. Если при заболеваниях ЖКТ болезненные ощущения могут возникать в зависимости от приёма пищи, то связи между едой и возникновением боли при хроническом панкреатите нет. Неприятные болевые ощущения могут возникнуть после приёма избыточного количества жирной пищи. Часто пациенты испытывают потерю аппетита, наблюдается отвращение к некоторым видам пищи. Может наблюдаться сильная тошнота, рвота, диарея, отрыжка, поносы и потеря веса. Характер каловых выделений меняется. Кал становится сероватым, имеет кашицеобразную консистенцию (стеаторея). Связано это с угнетением функции секреции поджелудочной железы.
Из-за воспалительного процесса в организме больные жалуются на субферильную температуру, наблюдается слегка жёлтая окраска кожи и склер. При проведении пальпации больной ощущает боль в области поджелудочной железы, при затянувшемся патологическом процессе можно даже прощупать увеличенный орган.
Лечение хронического панкреатита
Важно вовремя провести диагностику и своевременное лечение болезни. Также провести лечебные процедуры в отношении заболеваний, которые вызвали хронический панкреатит. При обострениях необходимо соблюдать строгую диету, которая не оказывает стимуляции на панкреатическую секрецию. Употреблять достаточное количество жидкости, исключить алкогольные напитки, жирную пищу. При воспалительном процессе назначаются антибиотики и антиферментные препараты. За процессом лечения и реабилитации больного следит лечащий врач.
Профилактика хронического панкреатита
После проведения должного лечения в течение определённого времени надо придерживаться строгой диеты, назначенной врачом. Диета соблюдается достаточно долго. Необходимо пролечивать и наблюдать за заболеваниями системы пищеварения, такими как желчнокаменная болезнь, воспаление желчного пузыря, дуоденит, энтерит, гастрит. Лечение желчнокаменных заболеваний (даже хирургическое) считается одним из лучших методов профилактики хронического панкреатита.